CÂNCER DE MAMA
RESPONSÁVEL TÉCNICO PELA CAPACITAÇÃO: Dr. Cláudio Luís Friedrich, CREMERS 18711,
Médico do Trabalho, Especialista em Medicina do Trabalho pela AMB/ANAMT, com registro de especialidade RQE 22594, Especialista em Ergonomia, Pós-Graduado em Perícias Médicas.
- INTRODUÇÃO
- SINTOMAS
- DADOS ESTATÍSTICOS
- FATORES DE RISCO
- PREVENÇÃO DO CÂNCER DE MAMA
- DETECÇÃO PRECOCE DO CÂNCER DE MAMA
- DIAGNÓSTICO PRECOCE
- RASTREAMENTO
- MAMOGRAFIA
- QUALIDADE DA MAMOGRAFIA
- RESULTADOS DA MAMOGRAFIA
- RESULTADOS DA MAMOGRAFIA – CATEGORIAS DE BI-RADS
- LIMITAÇÕES DA MAMOGRAFIA
- SEGURANÇA DA
- RECOMENDAÇÕES DE INTERVENÇÕES PARA DETECÇÃO PRECOCE [ADICIONAIS].
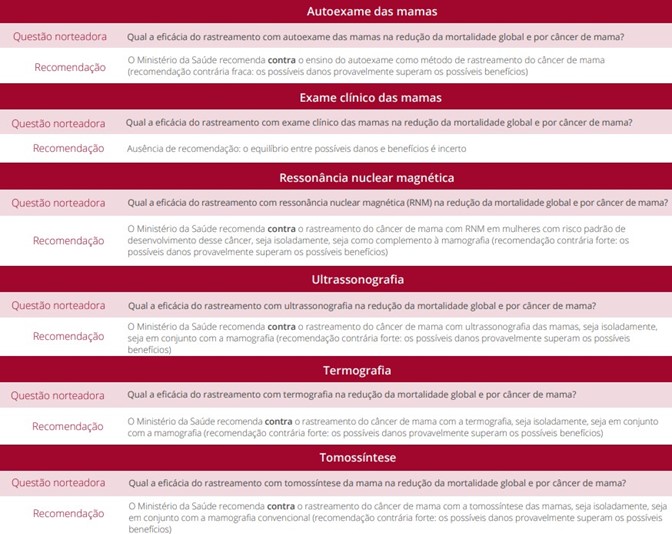
- AUTOEXAME DAS MAMAS
- EXAME CLÍNICO DAS MAMAS
- TRATAMENTO DO CÂNCER DE MAMA
- CUIDADOS PALIATIVOS PARA O CÂNCER DE MAMA
- LEIS RELACIONADAS AO CÂNCER DE MAMA
INTRODUÇÃO
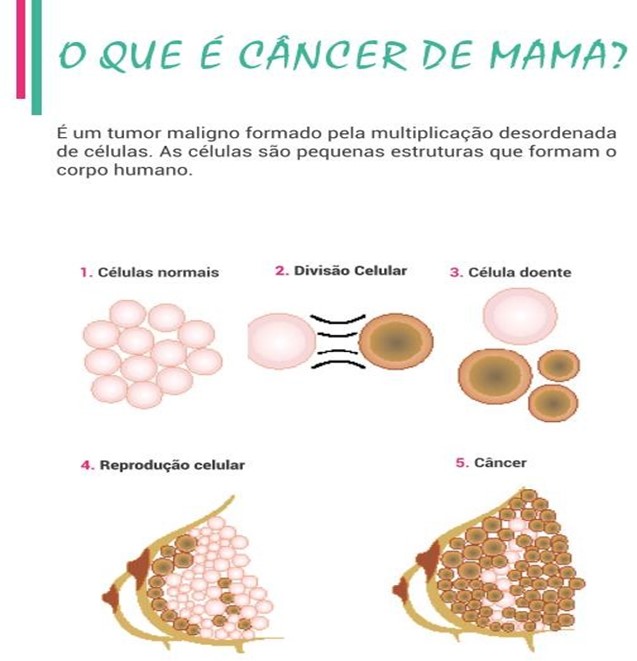
O câncer de mama é um grupo heterogêneo de doenças, com comportamentos distintos. A heterogeneidade deste câncer pode ser observada pelas variadas manifestações clínicas e morfológicas, diferentes assinaturas genéticas e consequentes diferenças nas respostas terapêuticas.
O espectro de anormalidades proliferativas nos lóbulos e ductos da mama inclui hiperplasia, hiperplasia atípica, carcinoma in situ e carcinoma invasivo. Dentre esses últimos, o carcinoma ductal infiltrante é o tipo histológico mais comum e compreende entre 80 e 90% do total de casos.
SINTOMAS
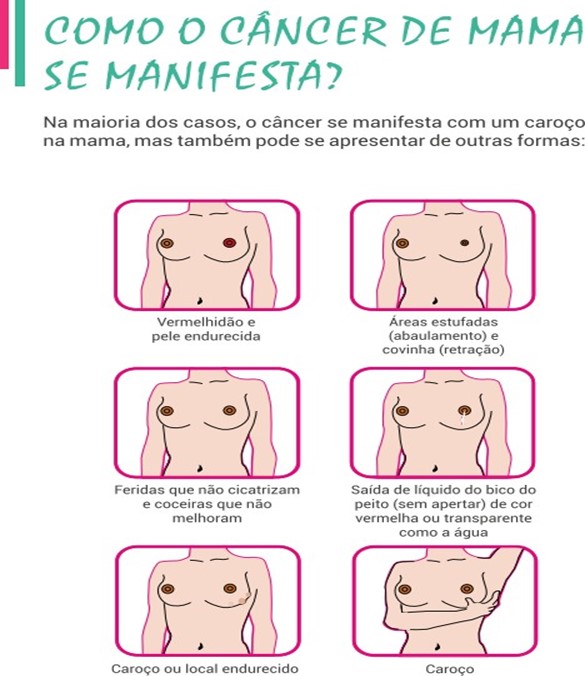
O sintoma mais comum de câncer de mama é o aparecimento de nódulo, geralmente indolor, duro e irregular, mas há tumores que são de consistência branda, globosos e bem definidos. Outros sinais de câncer de mama são edema cutâneo semelhante à casca de laranja; retração cutânea; dor, inversão, hiperemia, descamação ou ulceração do mamilo; secreção papilar, especialmente quando é unilateral e espontânea (geralmente transparente, podendo ser rosada ou avermelhada devido à presença de glóbulos vermelhos). Podem também surgir linfonodos palpáveis na axila.
DADOS ESTATÍSTICOS
No Brasil, excluídos os tumores de pele não melanoma, o câncer de mama é o mais incidente em mulheres de todas as regiões, com taxas mais altas nas regiões Sul e Sudeste. Para cada ano do triênio 2023-2025 foram estimados 73.610 casos novos, o que representa uma taxa ajustada de incidência de 41,89 casos por 100.000 mulheres (INCA, 2022).
O câncer de mama é a primeira causa de morte por câncer em mulheres no Brasil, com patamares diferenciados entre as regiões. A taxa de mortalidade por câncer de mama, ajustada por idade pela população mundial, foi 11,71 óbitos/100.000 mulheres, em 2021. As regiões Sudeste e Sul têm as maiores taxas (12,43 e 12,69 óbitos/100.000 mulheres, respectivamente), seguidas do Nordeste (10,75 óbitos/100.000 mulheres), Centro-Oeste (10,90 óbitos/100.000 mulheres) e Norte (8,59 óbitos/100.000 mulheres) (INCA, 2022). A queda observada nos anos de 2020 e 2021 possivelmente se relaciona à pandemia, cujos óbitos por Covid19 podem ter sido uma causa concorrente.
Vem sendo observada tendência de aumento na proporção de casos de câncer in situ e em estágio I, com um discreto aumento em 2020 em relação à década anterior. Um pouco mais de 40% dos casos são ainda diagnosticados em fase avançada (III e IV).

FATORES DE RISCO
O câncer de mama é uma doença multifatorial. O avançar da idade é o principal fator de risco e se relaciona ao acúmulo de exposições ao longo da vida e às próprias alterações biológicas com o envelhecimento. Além da idade, os fatores de risco bem estabelecidos dividem-se em: fatores endócrinos/história reprodutiva, fatores comportamentais/ambientais e fatores genéticos/hereditários.
Fatores endócrinos – história reprodutiva: relacionados principalmente ao estímulo estrogênico (endógeno ou exógeno), como história de menarca precoce (idade da primeira menstruação menor que 12 anos), menopausa tardia (após os 55 anos), primeira gravidez após os 30 anos, nuliparidade, uso de contraceptivos orais (estrogênio-progesterona) e terapia de reposição hormonal pós-menopausa (estrogênio-progesterona). O risco aumenta quanto maior for a exposição.
Fatores comportamentais – ambientais: os fatores com evidências mais sólidas incluem a ingesta de bebida alcoólica, excesso de gordura corporal (sobrepeso e obesidade), inatividade física e exposição à radiação ionizante. Entre os mecanismos reconhecidos que explicam a associação do álcool com o câncer, está o fato de o etanol ser convertido em acetaldeído no organismo (ambos são classificados como agentes carcinógenos para humanos; além disso, o etanol funciona como solvente, facilitando a entrada de outras substâncias carcinogêneas nas células). Já em relação à atividade física, alguns mecanismos biológicos envolvidos são a promoção do equilíbrio nos níveis de hormônios (os sexuais e os relacionados ao metabolismo da glicose, por exemplo) e o fortalecimento do sistema imune. O tabagismo, fator mais controverso nos estudos, é atualmente classificado pela International Agency for Research on Cancer (IARC) como agente carcinogênico com limitada evidência para câncer de mama em humanos (Iarc, 2021). São evidências sugestivas, mas não conclusivas, de que ele possivelmente aumenta o risco desse tipo de câncer. Trabalhadores expostos a agrotóxico, benzeno, campos eletromagnéticos de baixa frequência, campos magnéticos, dioxinas, compostos orgânicos voláteis, hormônios; profissionais do ramo de cabeleireiro, operadores de rádio e telefone, trabalhadores noturnos, da indústria da borracha, plástico, química, refinaria de petróleo e manufatura de pvc tem maior risco de ter câncer de mama.
Fatores genéticos/hereditários: referem-se a mutações em certos genes, como BRCA1 e BRCA2, os mais frequentes, e também nos genes PALB2, CHEK2, BARD1, ATM, RAD51C, RAD51D e TP53. As situações que podem indicar predisposição hereditária ao câncer de mama, e que conferem risco elevado de desenvolvimento da doença, são: possuir vários casos de câncer de mama e/ou pelo menos um caso de câncer de ovário em parentes consanguíneos, sobretudo em idade jovem, ou câncer de mama em homem também em parente consanguíneo. O câncer de mama de caráter hereditário corresponde de 5% a 10% do total de casos.
NÃO SÃO FATORES DE RISCO: Prótese de silicone; uso de antitranspirantes; sutiã apertado ou com presença de metais.
| Fatores ambientais e comportamentais | Fatores da história reprodutiva e hormonal | Fatores genéticos e hereditários |
| Excesso de gordura corporal (obesidade e sobrepeso) | Primeira menstruação antes de 12 anos | História familiar de câncer de ovário |
| Inatividade física | Não ter tido filhos | Casos de câncer de mama na família, principalmente antes dos 50 anos |
| Consumo de bebida alcoólica | Primeira gravidez após os 30 anos | História familiar de câncer de mama em homens |
| Exposição frequente a radiações ionizantes para tratamento (radioterapia) ou exames diagnósticos (tomografia, Raios-X, mamografia, etc.) | Parar de menstruar (menopausa) após os 55 anos | Alteração genética, especialmente nos genes BRCA1 e BRCA2 |
| Tabagismo – há evidências sugestivas de aumento de risco | Uso de contraceptivos hormonais (estrogênio- progesterona) | |
| Profissionais como cabeleireiro, operadores de rádio e telefone, trabalhadores noturnos, da indústria da borracha, plástico, química, refinaria de petróleo e manufatura de pvc tem maior risco de ter câncer de mama | Ter feito reposição hormonal pós-menopausa, principalmente por mais de cinco anos. |
PREVENÇÃO DO CÂNCER DE MAMA
A prevenção do câncer de mama baseia-se no controle dos fatores de risco modificáveis e na promoção de fatores de proteção. Os fatores hereditários e os associados ao ciclo reprodutivo da mulher não são, em sua maioria, modificáveis; porém fatores como excesso de peso corporal, inatividade física, consumo de álcool e terapia de reposição hormonal, são, em princípio, passíveis de mudança. Cerca de 17% dos casos de câncer de mama podem ser evitados com a adoção de hábitos saudáveis como praticar atividade física, manter peso adequado, evitar consumo de bebidas alcoólicas, amamentação [amamentar é prática protetora e deve ser incentivada e realizada pelo maior tempo possível]. Não fumar e evitar o tabagismo passivo também podem contribuir para reduzir o risco de câncer de mama.
- Atividade física regular;
- Peso corporal adequado;
- Evitar consumo de bebidas alcoólicas;
- Amamentação;
- Gravidez;
- Evitar uso de contraceptivos orais (“pílula”);
- Evitar terapia de reposição hormonal na menopausa;
- Evitar tabagismo.



DETECÇÃO PRECOCE DO CÂNCER DE MAMA
As estratégias para a detecção precoce do câncer de mama são o diagnóstico precoce (abordagem de pessoas com sinais e/ou sintomas iniciais da doença) e o rastreamento (aplicação de teste ou exame numa população sem sinais e sintomas sugestivos de câncer de mama, com o objetivo de identificar alterações sugestivas de câncer e encaminhar as mulheres com resultados anormais para investigação diagnóstica).

DIAGNÓSTICO PRECOCE
A estratégia de diagnóstico precoce contribui para a redução do estágio de apresentação do câncer. Nessa estratégia, destaca-se a importância da educação da mulher e dos profissionais de saúde para o reconhecimento dos sinais e sintomas suspeitos de câncer de mama, bem como do acesso rápido e facilitado aos serviços de saúde tanto na atenção primária quanto nos serviços de referência para investigação diagnóstica.
São considerados sinais e sintomas suspeitos de câncer de mama e de referência urgente para a confirmação diagnóstica:
- Qualquer nódulo mamário em mulheres com mais de 50
- Nódulo mamário em mulheres com mais de 30 anos, que persistem por mais de um ciclo
- Nódulo mamário de consistência endurecida e fixo ou que vem aumentando de tamanho, em mulheres adultas de qualquer
- Descarga papilar sanguinolenta
- Lesão eczematosa da pele que não responde a tratamentos tópicos.
- Homens com mais de 50 anos com tumoração palpável
- Presença de linfadenopatia
- Aumento progressivo do tamanho da mama com a presença de sinais de edema, como pele com aspecto de casca de laranja.
- Retração na pele da
- Mudança no formato do mamilo

O diagnóstico do câncer de mama deve estar ancorado em um tripé: exame clínico, exame de imagem e análise histopatológica. São fundamentais uma boa anamnese, exame físico e o complemento com exames de imagem para avaliar a necessidade de se biopsiar uma lesão.
Atualmente, os métodos de escolha para se diagnosticar o câncer de mama são as biópsias percutâneas realizadas por agulha grossa (core biópsia e biópsia a vácuo – mamotomia). São métodos minimamente invasivos, de boa acurácia e que permitem a avaliação histopatológica e imuno- histoquímica do tumor, possibilitando a programação do tratamento. Podem ser realizadas tanto em lesões palpáveis quanto impalpáveis. Nestas últimas, um exame de imagem (ultrassonografia, mamografia ou ressonância) deve servir como guia para o procedimento. A biópsia cirúrgica, hoje, é indicada quando não é possível, por questões técnicas, a realização da biópsia por agulha. Já a punção aspirativa por agulha fina (PAAF) tem sua principal indicação na propedêutica do câncer de mama no que tange à avaliação do linfonodo axilar. Ela permite uma avaliação citológica do linfonodo, sendo importante para a proposta inicial do tratamento. Existe a possibilidade de biópsias por agulha, guiadas por ultrassonografia, mesmo em linfonodos axilares.

RASTREAMENTO
O rastreamento do câncer de mama é uma estratégia que deve ser dirigida às mulheres na faixa etária e periodicidade em que há evidência conclusiva sobre redução da mortalidade por câncer de mama e na qual o balanço entre benefícios e danos à saúde dessa prática é mais favorável. Os potenciais benefícios do rastreamento bienal com mamografia em mulheres de 50 a 69 anos são o melhor prognóstico da doença, com tratamento mais efetivo e menor morbidade associada. No Brasil, conforme as Diretrizes para a Detecção Precoce do Câncer de Mama, a mamografia é o único exame cuja aplicação em programas de rastreamento apresenta eficácia comprovada na redução da mortalidade por câncer de mama. Segundo as Diretrizes para a Detecção Precoce do Câncer de Mama (INCA, 2015), a mamografia de rastreamento é indicada para mulheres de 50 a 69 anos sem sinais e sintomas de câncer de mama, uma vez a cada dois anos. O procedimento mamografia tem finalidade diagnóstica e é indicado principalmente para avaliar alterações mamárias suspeitas em qualquer idade, em mulheres e homens [https://www.gov.br/inca]. A SBM recomenda anualmente a partir de 40 anos de idade.

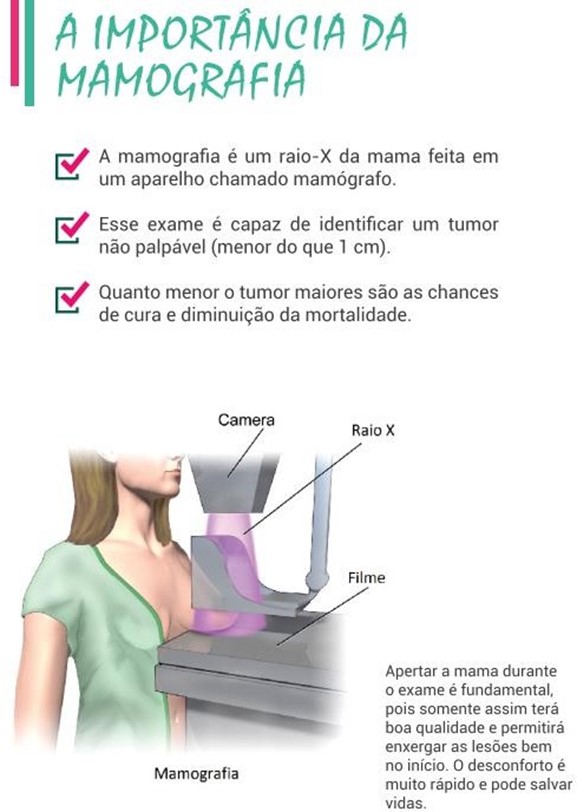
MAMOGRAFIA
Segundo as Diretrizes para a Detecção Precoce do Câncer de Mama (INCA, 2015), a mamografia de rastreamento é indicada para mulheres de 50 a 69 anos sem sinais e sintomas de câncer de mama, uma vez a cada dois anos. O procedimento mamografia tem finalidade diagnóstica e é indicado principalmente para avaliar alterações mamárias suspeitas em qualquer idade, em mulheres e homens [https://www.gov.br/inca].
A mamografia nessa faixa etária na periodicidade bienal são rotinas adotadas na maioria dos países que implantaram o rastreamento organizado do câncer de mama e baseiam-se na evidência científica do benefício dessa estratégia na redução da mortalidade nesse grupo e no balanço favorável entre riscos e benefícios. Em outras faixas etárias e periodicidades, o balanço entre riscos e benefícios do rastreamento com mamografia é desfavorável. Aproximadamente 5% dos casos de câncer de mama ocorrem em mulheres com alto risco para desenvolvimento dessa neoplasia. Ainda não existem ensaios clínicos que tenham identificado estratégias de rastreamento diferenciadas e eficazes para redução de mortalidade nesse subgrupo. Portanto, recomenda-se acompanhamento clínico individualizado para essas mulheres. Essa faixa etária é a recomendada para o rastreio, a cada dois anos, em função do melhor equilíbrio entre benefícios e riscos dessa estratégia, conforme as atuais Diretrizes para a Detecção Precoce do Câncer de Mama no Brasil. Em 2012, apenas 52,8% das mamografias de rastreamento no País foram realizadas em mulheres de 50 a 69 anos, enquanto, em 2022, esse percentual chegou a 65,9%. As evidências científicas mostram que o rastreamento nessa faixa etária é capaz de reduzir a mortalidade por câncer de mama, razão pela qual as ações de controle devem ser voltadas para ampliação da cobertura na faixa etária alvo.

QUALIDADE DA MAMOGRAFIA
A qualidade do exame mamográfico de rastreamento está diretamente relacionada à chance de detecção de uma alteração de pequeno tamanho ou baixa densidade. Enquanto um exame sem o adequado rigor de qualidade pode apresentar uma sensibilidade de 66%, um perfil mais criterioso em relação ao padrão de qualidade pode elevar a acurácia diagnóstica para faixa de 85% a 90% dos exames em mulheres com mais de 50 anos de idade, possibilitando a detecção de um tumor de pequeno tamanho e/ou baixa densidade em até dois anos antes de ocorrer acometimento linfonodal.
Para que a mamografia possa cumprir o seu objetivo, são requeridos o controle da dose da radiação e alta qualidade da imagem e da interpretação diagnóstica. Para tanto, são necessários equipamentos específicos e em perfeitas condições de funcionamento, técnica radiológica rigorosa e posicionamento corretos, assim como uma interpretação adequada (laudo). Conhecimento, prática e dedicação dos profissionais envolvidos são requisitos fundamentais para a eficiência do diagnóstico precoce do câncer de mama por meio da mamografia.
O INCA possui um Programa de Qualidade em Mamografia (PQM), que presta um serviço de auditoria gratuito, nacionalmente. As avaliações são divididas em duas fases, na primeira são avaliados parâmetros de desempenho dos equipamentos de mamografia (dose de radiação e qualidade da imagem do simulador de mama Phanton). Na segunda fase são avaliados critérios de desempenho dos profissionais envolvidos (imagem clínica e laudo). O PQM tem natureza educativa e não punitiva. Frente a uma reprovação em alguma avaliação, são encaminhados relatórios com as recomendações de melhorias ao serviço de mamografia em questão, para uma nova avaliação após as implementações recomendadas. Assim, são realizadas a quantidade de avaliações que forem necessárias, até a obtenção da aprovação.
RESULTADOS DA MAMOGRAFIA
As alterações patológicas da mama que podem ser vistas na mamografia são massas, calcificações, áreas com densidades assimétricas ou distorção de arquitetura, ductos proeminentes, espessamento da pele ou mamilo e retração deste último. Uma imagem mamográfica deve ter o contraste ideal entre as diferentes estruturas da mama e a melhor resolução, a fim de se perceber o menor sinal possível de lesão, para que o diagnóstico clínico possa ser muito assertivo ao se encontrar alguma anormalidade. É muito importante levar os exames anteriores, para que o radiologista possa comparar as imagens obtidas com as anteriores, de modo a confirmar se algum tipo de lesão já existia (ou não) anteriormente.
- Calcificações. As calcificações são pequenas partículas de cálcio depositadas espontaneamente no tecido mamário, devido ao envelhecimento ou câncer de mama, e que aparecem como pequenas manchas branca na imagem. As calcificações podem ser macro calcificações ou microcalcificações.
Macro calcificações. As macro calcificações são partículas de cálcio maiores, provavelmente devido a alterações causadas pelo envelhecimento das artérias mamárias, lesões antigas ou inflamação. Essas partículas geralmente estão relacionadas a condições não cancerígenas e não precisam ser investigadas com uma biópsia. Elas tornam-se mais comuns com a idade (especialmente após os 50 anos).
Microcalcificações. As microcalcificações são pequenas partículas de cálcio muito comuns na mama. Quando vistas em uma mamografia são preocupantes, mas nem sempre significam que o câncer está presente. Na maioria dos casos, microcalcificações não precisam ser investigadas com biópsia. Mas se tiverem uma aparência e um padrão suspeito, a biópsia é indicada para verificar a presença (ou não) de câncer.
- Uma massa é uma área de tecido mamário denso, com uma forma e bordas que a tornam diferente do restante do tecido mamário. Com ou sem calcificações, é outra alteração importante visualizada numa mamografia. As massas podem incluir cistos e tumores sólidos benignos, como fibroadenoma, ou tumores malignos.
- O cisto é o acúmulo de líquido dentro de um órgão. São benignos e não precisam ser investigados com uma biópsia.
- Massas sólidas. Podem ser mais preocupantes, mas a maioria das massas mamárias não é câncer.
RESULTADOS DA MAMOGRAFIA – CATEGORIAS DE BI-RADS
| Categoria | Interpretação | Recomendação |
| 0 | Exame inconclusivo. | Necessita de exames adicionais. |
| 1 | Exame normal. | Exame de rotina anual. |
| 2 | Alterações benignas | Exame de rotina anual. |
| 3 | Exame provavelmente benigno. | Realizar controle precoce (em 6, 12, 24, 36 meses). |
| 4 | Lesão suspeita de câncer. | Realizar biópsia da mama. |
| 5 | Lesão altamente suspeita de câncer. | Realizar biópsia da mama. |
| 6 | Lesão já com diagnóstico de câncer. | Tratamento oncológico. |
LIMITAÇÕES DA MAMOGRAFIA
Atualmente, a mamografia é o melhor exame de rastreamento para o câncer de mama, mas também é limitado. Por exemplo, não é 100% preciso para mostrar se uma mulher tem câncer de mama:
Resultados falso-negativos: Uma mamografia falso-negativa parece normal mesmo que o câncer de mama esteja presente. Em geral, as mamografias de rastreamento não detectam 1 em cada 5 cânceres de mama.
- Mulheres com mamas densas têm maior probabilidade de ter resultados falso-negativos.
- As mamografias falso-negativas podem dar às mulheres uma falsa sensação de segurança, pensando que elas não têm câncer de mama quando na verdade têm.
Resultados falso-positivos: Uma mamografia falso-positiva parece anormal, embora nenhum câncer esteja realmente presente. Mamografias anormais geralmente exigem exames adicionais (mamografias de diagnóstico, ultrassom e, às vezes, ressonância magnética ou até uma biópsia da mama) para diagnosticar se a alteração é câncer.
- Resultados falso-positivos são mais comuns em mulheres mais jovens, mamas densas, biópsias mamárias, câncer de mama na família ou que tomam estrogênio.
- Cerca de metade das mulheres que fazem mamografias anuais por um período de 10 anos terão um resultado falso positivo em algum
- As chances de falso positivo são mais altas para a primeira Mulheres que têm mamografias anteriores disponíveis para comparação reduzem suas chances de um resultado falso positivo em cerca de 50%.
SEGURANÇA DA MAMOGRAFIA
As mamografias expõem as mamas a pequenas doses de radiação. Mas os benefícios da mamografia superam qualquer dano possível pela exposição às radiações. Os mamógrafos modernos usam baixas doses de radiação para obter imagens da mama de alta qualidade. Abaixo de 30 anos se recomenda fazer exame apenas em caso de suspeita de nódulo de mama.
Se houver a suspeita de estar grávida, informe seu médico e o técnico de raios X. Embora o risco para o feto seja pequeno e as mamografias geralmente sejam seguras durante a gravidez, as mamografias de rastreamento não são realizadas de forma rotineira em mulheres grávidas que não apresentam risco aumentado de câncer de mama.
Não há necessidade de se fazer uso de protetor de tireoide para fazer mamografia [o Colégio Brasileiro de Radiologia esclarece que não há esta necessidade, pois este exame não prejudica a mesma.
USO DA MAMOGRAFIA
- MAMOGRAFIA DE RASTREAMENTO. A mamografia de rastreamento é feita para procurar sinais de câncer de mama em mulheres assintomáticas. Nessas mamografias são realizadas duas imagens de cada mama de dois ângulos
- MAMOGRAFIA DE DIAGNÓSTICO. Essas mamografias são realizadas para visualizar a mama de mulheres que estão apresentando sintomas ou tiveram alterações na mamografia de A mamografia de diagnóstico pode incluir imagens extras da mama que não fazem parte da mamografia de rastreamento. Algumas vezes as mamografias de diagnóstico são usadas para rastrear mulheres que foram tratadas contra câncer de mama.
RECOMENDAÇÕES DE INTERVENÇÕES PARA DETECÇÃO PRECOCE [ADICIONAIS]
EM RESUMO
AUTOEXAME DAS MAMAS: Realizar mensalmente. EXAME CLÍNICO DAS MAMAS: Realizar anualmente.
MAMOGRAFIA: Conforme SBM, anualmente a partir da idade de 40 anos. Conforme Ministério da Saúde, a cada 02 anos entre as idades de 50 – 69 anos.
RMN – RESSONÂNCIA MAGNÉTICA NUCLEAR: Apenas para investigação.
US MAMÁRIA: Apenas para investigação.
ROTINA DE SAÚDE: AUTOEXAME DAS MAMAS, EXAME CLÍNICO DAS MAMAS.
RASTREAMENTO: MAMOGRAFIA.
INVESTIGAÇÃO DIAGNÓSTICA: MAMOGRAFIA, US, RMN.
AUTOEXAME DAS MAMAS
Na década de 1950, nos Estados Unidos, o autoexame das mamas surgiu como estratégia para diminuir o diagnóstico de tumores de mama em fase avançada. Ao final da década de 1990, ensaios clínicos mostraram que o autoexame não reduzia a mortalidade pelo câncer de mama. A orientação é que a mulher observe e palpe suas mamas sempre que se sentir confortável para tal (seja no banho, no momento da troca de roupa ou em outra situação do cotidiano), sem necessidade de aprender uma técnica de autoexame ou de seguir uma periodicidade regular e fixa, valorizando a descoberta casual de pequenas alterações mamárias suspeitas. É necessário que a mulher seja estimulada a procurar esclarecimento médico, em qualquer idade, sempre que perceber alguma alteração suspeita em suas mamas. O exame das mamas realizado pela própria mulher, apalpando os seios, ajuda no conhecimento do próprio corpo, entretanto, esse exame não substitui o exame clínico das mamas realizado por um profissional de saúde treinado. Caso a mulher observe alguma alteração deve procurar imediatamente o serviço de saúde mais próximo de sua residência. Mesmo que não encontre nenhuma alteração no autoexame, as mamas devem ser examinadas uma vez por ano por um profissional de saúde!

EXAME CLÍNICO DAS MAMAS
As pesquisas não mostraram benefícios claros do exame físico de mama realizados por profissionais de saúde ou pelas próprias mulheres no rastreamento do câncer de mama. Existem poucas evidências de que o exame físico ajude a diagnosticar o câncer de mama precocemente quando as mulheres também fazem mamografias de rastreamento. Por isso, não se recomenda o exame clínico regular da mama e o autoexame da mama. Ainda assim, todas as mulheres devem estar familiarizadas com as características de suas mamas e no caso do aparecimento de quaisquer alterações comuniquem imediatamente ao seu médico para que a causa seja identificada e, se necessário, iniciado o tratamento.
Conforme o Ministério da Saúde, mesmo que não se encontre nenhuma alteração no autoexame, as mamas devem ser examinadas por um profissional da saúde ao menos uma vez ao ano.
TRATAMENTO DO CÂNCER DE MAMA
O tratamento varia de acordo com o estadiamento da doença, suas características biológicas, bem como das condições da paciente (idade, status menopausal, comorbidades e preferências).
O prognóstico do câncer de mama depende da extensão da doença (estadiamento), assim como das características do tumor. Quando a doença é diagnosticada no início, o tratamento tem maior potencial curativo. Quando há evidências de metástases (doença a distância), o tratamento tem por objetivos principais prolongar a sobrevida e melhorar a qualidade de vida.
As modalidades de tratamento do câncer de mama podem ser divididas em:
- Tratamento local: cirurgia e radioterapia (além de reconstrução mamária)
- Tratamento sistêmico: quimioterapia, hormonioterapia e terapia biológica
Estádios I e II: A conduta habitual consiste em cirurgia, que pode ser conservadora, com retirada apenas do tumor; ou mastectomia, com retirada da mama e reconstrução mamária. A avaliação dos linfonodos axilares tem função predominantemente prognóstica. Após a cirurgia, o tratamento complementar com radioterapia pode ser indicado em algumas situações. Já a reconstrução mamária deve ser sempre considerada nos casos de mastectomia. O tratamento sistêmico será determinado de acordo com o risco de recorrência (idade da paciente, comprometimento linfonodal, tamanho tumoral, grau de diferenciação), assim como das características tumorais que ditarão a terapia mais apropriada.
Estádio III: Pacientes com tumores maiores, porém ainda localizados, enquadram-se no estádio
III. Nessa situação, o tratamento sistêmico (na maioria das vezes, com quimioterapia) é a modalidade terapêutica inicial. Após resposta adequada, segue-se com o tratamento local (cirurgia e radioterapia).
Estádio IV: Nesse estádio, é fundamental que a decisão terapêutica busque o equilíbrio entre a resposta tumoral e o possível prolongamento da sobrevida, levando-se em consideração os potenciais efeitos colaterais decorrentes do tratamento. A modalidade principal nesse estádio é sistêmica, sendo o tratamento local reservado para indicações restritas. Atenção à qualidade de vida da paciente com câncer de mama deve ser preocupação dos profissionais de saúde ao longo de todo o processo terapêutico.
O tratamento do câncer de mama, conforme prevê a Política Nacional de Prevenção e Controle do Câncer, deve ser feito por meio das Unidades de Assistência de Alta Complexidade em Oncologia (Unacon) e dos Centros de Assistência de Alta Complexidade em Oncologia (Cacon), que fazem parte de hospitais de nível terciário. Esse nível de atenção deve estar capacitado para realizar o diagnóstico diferencial e definitivo do câncer, determinar sua extensão (estadiamento), tratar (cirurgia, radioterapia, oncologia clínica e cuidados paliativos), acompanhar e assegurar a qualidade da assistência oncológica.
A habilitação das Unacon e Cacon é periodicamente atualizada de acordo com a necessidade e indicação dos estados, baseadas em padrões e parâmetros publicados na Portaria SAES/MS nº 1399 17 dez 2019 (abre em nova janela).
Cabe às secretarias estaduais e municipais de saúde organizar o fluxo de atendimento dos pacientes na rede assistencial, estabelecendo a referência para Unacon ou Cacon. O Hospital de Câncer III, unidade assistencial do INCA, é uma das principais referências para o tratamento do câncer de mama no estado do Rio de Janeiro.
CUIDADOS PALIATIVOS PARA O CÂNCER DE MAMA
Segundo a Organização Mundial da Saúde (OMS), em conceito definido em 1990 e atualizado em 2002, “Cuidados Paliativos consistem na assistência promovida por uma equipe multidisciplinar, que objetiva a melhoria da qualidade de vida do paciente e seus familiares, diante de uma doença que ameace a vida, por meio da prevenção e alívio do sofrimento, por meio de identificação precoce, avaliação impecável e tratamento de dor e demais sintomas físicos, sociais, psicológicos e espirituais”.
Os cuidados paliativos devem incluir as investigações necessárias para o melhor entendimento e manejo de complicações e sintomas estressantes tanto relacionados ao tratamento quanto à evolução da doença. Apesar da conotação negativa ou passiva do termo, a abordagem e o tratamento paliativo devem ser eminentemente ativos, principalmente em pacientes portadores de câncer em fase avançada, onde algumas modalidades de tratamento cirúrgico e radioterápico são essenciais para alcance do controle de sintomas. Considerando a carga devastadora de sintomas físicos, emocionais e psicológicos que se avolumam no paciente com doença terminal, faz-se necessária a adoção precoce de condutas terapêuticas dinâmicas e ativas, respeitando-se os limites do próprio paciente frente a sua situação de incurabilidade.
A abordagem dos Cuidados Paliativos para o câncer de mama segue os princípios gerais dos Cuidados Paliativos, que são:
- Fornecer alívio para dor e outros sintomas estressantes como astenia, anorexia, dispnéia e outras emergências oncológicas.
- Reafirmar vida e a morte como processos
- Integrar os aspectos psicológicos, sociais e espirituais ao aspecto clínico de cuidado do
- Não apressar ou adiar a
- Oferecer um sistema de apoio para ajudar a família a lidar com a doença do paciente, em seu próprio
- Oferecer um sistema de suporte para ajudar os pacientes a viverem o mais ativamente possível até sua
- Usar uma abordagem interdisciplinar para acessar necessidades clínicas e psicossociais dos pacientes e suas famílias, incluindo aconselhamento e suporte ao luto
LEIS RELACIONADAS AO CÂNCER DE MAMA


REFERÊNCIAS UTILIZADAS
- Diretrizes para a Detecção Precoce do Câncer de Mama no Brasil [Ministério da Saúde Instituto Nacional de Câncer José Alencar Gomes da Silva (INCA).
- Cartilha “o que você precisa saber sobre o câncer de mama”, da Sociedade Brasileira de
- http://www.oncoguia.org.br/conteudo/mamografia-das-mamas/1393/264
- http://www.oncoguia.org.br/conteudo/recomendacoes-para-deteccao-precoce-do-cancer- de-mama/1391/264/
Para baixar e compartilhar o informativo completo, clique no botão abaixo:Acesse o Informativo completo!

